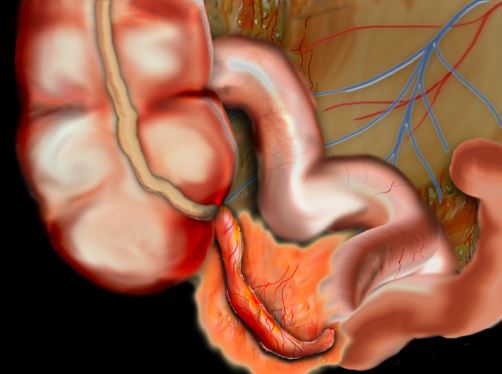
آپاندیس و اختلالات التهابی آن:
تاریخچه آپاندیسیت :
تغییرات در موقعیت آپاندیس، سن بیمار، و درجه التهاب، تظاهرات بالینی آپاندیسیت را به شدت ناسازگار می کند. آمار گزارش می دهد که 1 مورد از 5 مورد آپاندیسیت اشتباه تشخیص داده شده است. با این حال،
آپاندیس طبیعی در 15-40٪ از بیمارانی که آپاندکتومی اورژانسی انجام می دهند، یافت می شود.
نیوا و همکاران یک مورد جالب از یک زن جوان با درد مکرر را گزارش کردند که برای آپاندیسیت ارجاع شده بود، تحت درمان با آنتی بیوتیک قرار گرفت و پس از 12 ماه مشخص شد که دیورتیکولیت آپاندیس
همراه با یک کیست کاذب لگنی نادر در لاپاراتومی دارد. وضعیت او احتمالاً به دلیل سوراخ شدن دیورتیکول کیست کاذب بود.
علائم بالینی :
سابقه کلاسیک بی اشتهایی و درد پری کام و به دنبال آن حالت تهوع، درد ربع تحتانی راست (RLQ) و استفراغ تنها در 50 درصد موارد رخ می دهد. حالت تهوع در 61 تا 92 درصد بیماران وجود دارد. بی
اشتهایی در 74-78 درصد بیماران وجود دارد. هیچ کدام از این یافته ها از نظر آماری با یافته های بیمارانی که با سایر علل درد شکمی به بخش اورژانس مراجعه می کنند تفاوتی ندارد. علاوه بر این، هنگامی که
استفراغ رخ می دهد، تقریباً همیشه پس از شروع درد رخ می دهد. استفراغ قبل از درد نشان دهنده انسداد روده است و باید در تشخیص آپاندیسیت تجدید نظر کرد. اسهال یا یبوست در 18 درصد بیماران دیده می شود
و نباید برای از بین بردن احتمال آپاندیسیت استفاده شود.
شایع ترین علامت آپاندیسیت درد شکم است. به طور معمول، علائم به صورت درد پری کام یا اپی گاستر که به ربع تحتانی راست شکم (RLQ) مهاجرت می کند، شروع می شود. این مهاجرت درد متمایزترین
ویژگی تاریخچه بیمار است، با حساسیت و ویژگی تقریباً 80٪، نسبت احتمال مثبت 3.18 و نسبت احتمال منفی 0.5. بیماران معمولاً دراز می کشند، باسن خود را خم می کنند و زانوهای خود را به سمت بالا می کشند
تا حرکات را کاهش دهند و از بدتر شدن درد خود جلوگیری کنند. بعداً یک درد پیشرونده بدتر همراه با استفراغ، حالت تهوع و بی اشتهایی توسط بیمار توصیف می شود. معمولاً در این مرحله تب وجود ندارد.
طول مدت علائم در تقریباً 80٪ بزرگسالان کمتر از 48 ساعت است، اما در افراد مسن و در کسانی که سوراخ دارند بیشتر است. تقریباً 2٪ از بیماران طول مدت درد را بیش از 2 هفته گزارش می کنند. سابقه درد
مشابه در 23 درصد موارد گزارش شده است، اما این سابقه درد مشابه، به خودی خود، نباید برای رد احتمال آپاندیسیت استفاده شود.
علاوه بر ثبت تاریخچه درد شکم، خلاصه کاملی از تاریخچه شخصی اخیر در مورد بیماری های گوارشی، ادراری تناسلی و پنومولوژیک را به دست آورید و همچنین تاریخچه زنان را در بیماران زن در نظر بگیرید.
آپاندیس ملتهب در نزدیکی مثانه یا حالب میتواند باعث ایجاد علائم تحریککننده ادرار و هماچوری یا پیوری شود. سیستیت در بیماران مرد در غیاب ابزار دقیق نادر است. احتمال التهاب آپاندیس لگن را در بیماران
مرد مبتلا به سیستیت آشکار در نظر بگیرید. همچنین احتمال آپاندیسیت را در بیماران اطفال یا بزرگسالانی که با احتباس حاد ادرار مراجعه می کنند در نظر بگیرید.
سونوگرافی و سی تی امکان مشاهده مستقیم آپاندیس طبیعی یا ملتهب را فراهم می کند.
معاینه بالینی:
مهم است که به یاد داشته باشید که موقعیت آپاندیس متغیر است. از 100 بیمار که تحت اسکن توموگرافی کامپیوتری سه بعدی (3-D) چند آشکارساز (MDCT) قرار گرفتند، پایه آپاندیس تنها در 4٪ از بیماران
در نقطه مک برنی قرار داشت. در 36٪، پایه در 3 سانتی متر از نقطه بود. در 28٪، 3-5 سانتی متر از آن نقطه بود. و در 36% بیماران، پایه آپاندیس بیش از 5 سانتی متر از نقطه مک برنی فاصله داشت.
مشخصترین یافتههای فیزیکی در آپاندیسیت عبارتند از: تندرنس برگشتی، درد در ضربه زدن، سفتی و گاردینگ. اگرچه حساسیت RLQ در 96 درصد بیماران وجود دارد، این یک یافته غیراختصاصی است. به
ندرت، تندرنس ربع تحتانی چپ (LLQ) تظاهرات اصلی در بیماران مبتلا به situs inversus یا در بیماران با آپاندیس طولانی است که تا LLQ گسترش می یابد. حساسیت در لمس در RLQ بر روی نقطه
مک برنی مهمترین علامت در این بیماران است.
در هر بیمار مشکوک به آپاندیسیت باید یک معاینه فیزیکی دقیق، نه محدود به شکم انجام شود. سیستم گوارشی (GI)، دستگاه ادراری تناسلی و ریوی باید مورد مطالعه قرار گیرد. نوزادان پسر و کودکان گهگاه با
یک نیمکروتوم ملتهب به دلیل مهاجرت آپاندیس ملتهب یا چرک از طریق پروسه واژینالیس ثبت شده مراجعه می کنند. این اغلب در ابتدا به عنوان پیچ خوردگی حاد بیضه به اشتباه تشخیص داده می شود. علاوه بر
این، در هر بیماری که تصویر بالینی نامشخصی دارد، معاینه رکتوم را انجام دهید و در تمام زنان مبتلا به درد شکم، معاینه لگنی را انجام دهید.
طبق بهروزرسانی سیاست بالینی کالج پزشکان اورژانس آمریکا (ACEP) در سال 2010، علائم و نشانههای بالینی باید برای طبقهبندی ریسک بیمار و انتخاب مراحل بعدی برای آزمایش و مدیریت استفاده شوند.
علائم جانبی
در تعداد کمی از بیماران مبتلا به آپاندیسیت حاد، ممکن است برخی علائم دیگر نیز مشاهده شود. با این حال، فقدان آنها هرگز نباید برای رد التهاب آپاندیس استفاده شود. علامت Rovsing (درد RLQ با لمس
LLQ) نشان دهنده تحریک صفاقی در RLQ است که توسط لمس در یک مکان دور ایجاد می شود. علامت انسداد (درد RLQ همراه با چرخش داخلی و خارجی لگن راست خم شده) نشان می دهد که آپاندیس ملتهب
در عمق نیم لگن راست قرار دارد. علامت پسواس (درد RLQ با امتداد ران راست یا با خم شدن لگن راست در برابر مقاومت) نشان میدهد که آپاندیس ملتهب در امتداد مسیر عضله پسوآس راست قرار دارد.
علامت دانفی (درد شدید در RLQ ناشی از سرفه ارادی) ممکن است در تشخیص بالینی پریتونیت موضعی مفید باشد. به طور مشابه، درد RLQ در پاسخ به ضربه ربع دور شکم، یا ضربه محکم پاشنه بیمار، نشان
دهنده التهاب صفاقی است.
علامت مارکل، دردی که در ناحیه خاصی از شکم ایجاد می شود، زمانی که بیمار ایستاده از ایستادن روی انگشتان پا به پاشنه پا می افتد، در 190 بیمار تحت عمل آپاندکتومی مورد مطالعه قرار گرفت و حساسیت آن 74٪ بود.
معاینه مقعدی (رکتال):
هیچ مدرکی در ادبیات پزشکی وجود ندارد که نشان دهد معاینه رکتوم دیجیتال (DRE) اطلاعات مفیدی را در ارزیابی بیماران مشکوک به آپاندیسیت ارائه می دهد. با این حال، انجام نشدن معاینه رکتوم اغلب در
ادعاهای اشتباه موفق ذکر شده است. در سال 2008، Sedlak و همکاران 577 بیمار را مورد بررسی قرار دادند که به عنوان بخشی از ارزیابی مشکوک به آپاندیسیت تحت DRE قرار گرفتند و هیچ
ارزشی به عنوان وسیله ای برای تشخیص بیماران مبتلا به آپاندیسیت و بدون آپاندیسیت پیدا نکردند.
آپاندیسیت و بارداری
بروز آپاندیسیت در بارداری نسبت به جمعیت عمومی بدون تغییر است، اما تظاهرات بالینی متغیرتر از سایر مواقع است.
در دوران بارداری، آپاندیس در خلاف جهت عقربههای ساعت به سمت کلیه راست حرکت میکند و در حدود 4.5 ماهگی از تاج ایلیاک بالا میرود. درد و حساسیت RLQ در سه ماهه اول غالب است، اما
در نیمه دوم بارداری، درد ربع فوقانی راست (RUQ) یا درد پهلوی راست باید نشانه احتمالی التهاب آپاندیس در نظر گرفته شود.
تهوع، استفراغ و بی اشتهایی در حاملگی های سه ماهه اول بدون عارضه شایع است، اما ظهور مجدد آنها در اواخر بارداری باید با شک و تردید مشاهده شود.
آپاندیس طبیعی را می توان در 67 تا 100 درصد بیماران بدون آپاندیسیت که تحت سی تی قرار می گیرند شناسایی کرد.
امتیاز دهی تشخیصی :(MANTREL scoring system)
|
Characteristic |
Score |
|
M = Migration of pain to the RLQ |
1 |
|
A = Anorexia |
1 |
|
N = Nausea and vomiting |
1 |
|
T = Tenderness in RLQ |
2 |
|
R = Rebound pain |
1 |
|
E = Elevated temperature |
1 |
|
L = Leukocytosis |
2 |
|
S = Shift of WBCs to the left |
1 |
|
Total |
10 |
چندین محقق سیستم های امتیازدهی تشخیصی را برای پیش بینی احتمال آپاندیسیت حاد ایجاد کرده اند. در این سیستم ها، تعداد محدودی از متغیرهای بالینی از بیمار استخراج می شود و به هر یک مقدار عددی داده
می شود. سپس از مجموع این مقادیر استفاده می شود.
شناختهشدهترین این سیستمهای امتیازدهی، امتیاز MANTRELS است که مهاجرت درد، بیاشتهایی، تهوع و/یا استفراغ، حساسیت در RLQ، حساسیت مجدد، درجه حرارت بالا، لکوسیتوز، و جابجایی به چپ را
جدولبندی میکند (جدول بالا را ببینید).
سیستم های امتیازدهی بالینی به دلیل سادگی جذاب هستند. با این حال، هیچ یک به طور آینده نگر برای بهبود قضاوت بالینی در زیر مجموعه بیمارانی که در بخش اورژانس (ED) برای درد شکمی حاکی از آپاندیسیت
ارزیابی شده اند، نشان داده نشده است. امتیاز MANTRELS، در واقع، بر اساس جمعیتی از بیماران بستری شده در بیمارستان به دلیل مشکوک به آپاندیسیت است که به طور قابل توجهی با جمعیت مشاهده شده در
ED متفاوت است.
مک کی و شپرد در بررسی سوابق 150 بیمار اورژانسی که برای رد آپاندیسیت تحت اسکن سی تی اسکن شکمی قرار گرفتند، پیشنهاد کردند که بیمارانی که نمره مانترل 0-3 داشتند، بدون تصویربرداری مرخص
شوند، و آنهایی که نمرات 7 یا بالاتر داشتند. مشاوره جراحی دریافت کنید و کسانی که نمرات 4-6 دارند تحت ارزیابی سی تی قرار می گیرند. محققین دریافتند که بیماران با نمره MANTRELS 3 یا کمتر،
3.6٪ بروز آپاندیسیت، بیماران با امتیاز 4-6، 32٪ بروز آپاندیسیت، و بیماران با امتیاز 7-10، 78 داشتند. درصد بروز آپاندیسیت در مطالعه دیگری، اشنایدر و همکاران به این نتیجه رسیدند که امتیاز
MNTRELS به اندازه کافی دقیق نیست تا بتوان از آن به عنوان تنها روش برای تعیین نیاز به آپاندکتومی در جمعیت کودکان استفاده کرد. [20] این محققین 588 بیمار 3 تا 21 ساله را مورد مطالعه قرار دادند و
دریافتند که نمره MANTRELS 7 یا بیشتر دارای ارزش اخباری مثبت 65٪ و ارزش اخباری منفی 85٪ است.
سیستم های امتیازدهی و تشخیص به کمک کامپیوتر
تشخیص به کمک رایانه شامل استفاده از داده های گذشته نگر از ویژگی های بالینی بیماران مبتلا به آپاندیسیت و سایر علل درد شکم و سپس ارزیابی آینده نگر خطر آپاندیسیت است. تشخیص به
کمک کامپیوتر میتواند حساسیتی بیش از 90 درصد داشته باشد در حالی که میزان سوراخ شدن و لاپاراتومی منفی را تا 50 درصد کاهش میدهد.
با این حال، معایب اصلی این روش این است که هر موسسه باید پایگاه داده خود را ایجاد کند تا ویژگی های جمعیت محلی خود را منعکس کند، و تجهیزات تخصصی و زمان شروع قابل توجهی مورد نیاز
است. علاوه بر این، تشخیص به کمک کامپیوتر به طور گسترده در EDهای ایالات متحده در دسترس نیست.
مراحل آپاندیسیت :appendicitis stages
مراحل آپاندیسیت را می توان به زودرس، چرکی، قانقاریا، سوراخ شده، بلغمی، رفع خودبخودی، عود کننده و مزمن تقسیم کرد.
آپاندیسیت در مراحل اولیه
در مراحل اولیه آپاندیسیت، انسداد مجرای آپاندیس منجر به ادم مخاطی، زخم مخاطی، دیاپدز باکتریایی، اتساع آپاندیس به دلیل تجمع مایع و افزایش فشار داخل مجرا می شود. رشتههای عصبی آوران احشایی تحریک
میشوند و بیمار درد خفیف احشایی اطراف ناف یا اپیگاستر را درک میکند که معمولاً 6-4 ساعت طول میکشد.
آپاندیسیت چرکی
افزایش فشار داخل مجرا در نهایت از فشار پرفیوژن مویرگی فراتر می رود که با انسداد درناژ لنفاوی و وریدی همراه است و امکان تهاجم مایع باکتریایی و التهابی به دیواره تنش آپاندیس را فراهم می کند. گسترش از
طریق دیواره باکتری باعث آپاندیسیت چرکی حاد می شود. هنگامی که سروز ملتهب آپاندیس در تماس با صفاق جداری قرار می گیرد، بیماران معمولاً تغییر کلاسیک درد را از پریومبیلیکوس به ربع تحتانی شکم
(RLQ) تجربه می کنند که پیوسته و شدیدتر از درد احشایی اولیه است.
آپاندیسیت گانگرنی
ترومبوز وریدی و شریانی داخل دیواره ایجاد می شود که منجر به آپاندیسیت گانگرونی می شود.
آپاندیسیت سوراخ شده
ایسکمی بافتی پایدار منجر به انفارکتوس و سوراخ شدن آپاندیس می شود. سوراخ شدن می تواند باعث پریتونیت موضعی یا عمومی شود.
آپاندیسیت فلگمونوز یا آبسه
آپاندیس ملتهب یا سوراخ شده را میتوان توسط امنتوم بزرگ مجاور یا حلقههای روده کوچک جدا کرد که منجر به آپاندیسیت بلغمی یا آبسه کانونی میشود.
بهبود خود به خود آپاندیسیت
اگر انسداد مجرای آپاندیس برطرف شود، آپاندیسیت حاد ممکن است خود به خود برطرف شود. در صورتی که علت علائم هیپرپلازی لنفوئیدی باشد یا زمانی که یک مدفوع از لومن آپاندیس خارج می شود، این اتفاق می افتد.
آپاندیسیت مکرر
بروز آپاندیسیت مکرر 10 درصد است. این تشخیص در صورتی پذیرفته می شود که بیمار در زمان های مختلف دچار دردهای RLQ مشابهی شده باشد که پس از برداشتن آپاندیس، از نظر هیستوپاتولوژیکی ثابت
شده است که نتیجه یک آپاندیس ملتهب است.
آپاندیسیت مزمن
آپاندیسیت مزمن با شیوع 1٪ رخ می دهد و با موارد زیر تعریف می شود: بیمار سابقه درد RLQ حداقل 3 هفته بدون تشخیص جایگزین دارد. (2) پس از آپاندکتومی، بیمار تسکین کامل علائم را تجربه می کند.
از نظر هیستوپاتولوژیکی، علائم ثابت شد که نتیجه التهاب مزمن فعال دیواره آپاندیس یا فیبروز آپاندیس است.
تشخیص های افتراقی:
دقت کلی برای تشخیص آپاندیسیت حاد تقریباً 80٪ است که با میانگین نرخ آپاندکتومی منفی 20٪ مطابقت دارد. دقت تشخیصی بر حسب جنس متفاوت است و در بیماران مرد 78 تا 92 درصد و در زنان 85-58 درصد است.
سابقه کلاسیک بی اشتهایی و درد پری کام و به دنبال آن حالت تهوع، درد ربع تحتانی راست (RLQ) و استفراغ تنها در 50 درصد موارد رخ می دهد. استفراغ قبل از درد نشان دهنده انسداد روده است و باید در
تشخیص آپاندیسیت تجدید نظر کرد.
تشخیص افتراقی آپاندیسیت اغلب یک چالش بالینی است زیرا آپاندیسیت می تواند چندین بیماری شکمی را تقلید کند (به بخش تفاوت ها مراجعه کنید). [12] بیماران مبتلا به بسیاری از اختلالات دیگر با علائمی مشابه
علائم آپاندیسیت، مانند موارد زیر، ظاهر می شوند:
بیماری التهابی لگن (PID) یا آبسه لوله تخمدان
اندومتریوز
کیست یا پیچ خوردگی تخمدان
سنگ های ادراری و کولیک کلیه
لیومیوماتای رحمی در حال تخریب
دیورتیکولیت
بیماری کرون
کارسینوم کولون
هماتوم غلاف رکتوس
کوله سیستیت
آنتریت باکتریایی
آدنیت مزانتریک و ایسکمی
پیچ خوردگی ذهنی
قولنج صفراوی
قولنج کلیوی
عفونت دستگاه ادراری (UTI)
گاستروانتریت
انتروکولیت
پانکراتیت
زخم اثنی عشر سوراخ شده
سایر مشکلاتی که باید در بیمار مشکوک به آپاندیسیت در نظر گرفته شود عبارتند از: آپاندیسیت استامپ آپاندیس، تیفلیت، آپانداژیت اپی پلوئیک، آبسه پسواس وعفونت با یرسینیوز.
تشخیص اشتباه در زنان در سنین باروری
آپاندیسیت در 33 درصد از زنان غیرباردار در سنین باروری اشتباه تشخیص داده می شود. شایع ترین تشخیص های اشتباه PID و پس از آن گاستروانتریت و عفونت دستگاه ادراری است. در تشخیص درد آپاندیس از
درد PID، بی اشتهایی و شروع درد بیش از 14 روز پس از قاعدگی نشان دهنده آپاندیسیت است. PID قبلی، ترشحات واژن یا علائم ادراری نشان دهنده PID است. در معاینه فیزیکی، حساسیت خارج از RLQ،
حساسیت حرکتی دهانه رحم، ترشحات واژن و آزمایش ادرار مثبت از تشخیص PID پشتیبانی میکنند.
اگرچه به نظر نمی رسد که آپاندکتومی منفی بر سلامت مادر یا جنین تأثیر منفی بگذارد، تاخیر تشخیصی با سوراخ کردن باعث افزایش عوارض جنین و مادر می شود. بنابراین، ارزیابی تهاجمی آپاندیس در زنان
باردار ضروری است.
سطح گنادوتروپین جفتی بتا انسانی (بتا-hCG) ادراری در افتراق آپاندیسیت از حاملگی خارج از رحم اولیه مفید است. با این حال، با توجه به تعداد WBC، لکوسیتوز فیزیولوژیک در دوران بارداری باعث میشود
که این مطالعه در تشخیص کمتر از موارد دیگر مفید باشد و هیچ پارامتر متمایز قابل اعتماد WBC در ادبیات ذکر نشده است.
روش های تشخیصی آپاندیسیت :
در سونوگرافی آپاندیس طبیعی کمتر دیده می شود، با نتایج بین 0-82٪ - متفاوت است، که منعکس کننده وابستگی اپراتور به سونوگرافی است.
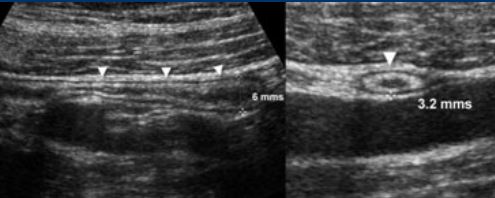
یکی از مهمترین معیارهای تصویربرداری در ارزیابی آپاندیسیت، قطر خارجی آپاندیس است.
اگرچه همپوشانی قطر آپاندیس در آپاندیس های نرمال و ملتهب گزارش شده است، مقدار آستانه 6-7 میلی متر بیشتر استفاده می شود.
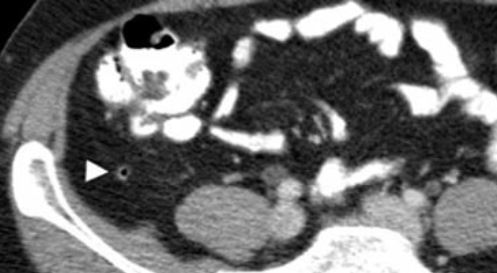
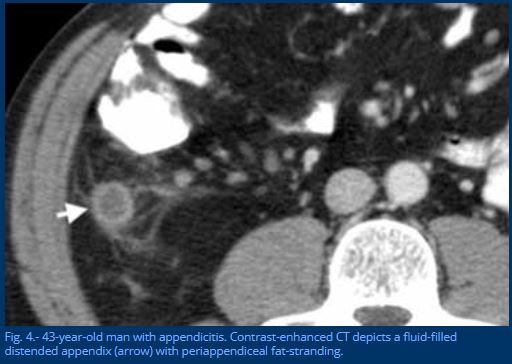
مردی 50 ساله با آپاندیس طبیعی. CT تقویتنشده، آپاندیس گشاد نشده پر از هوا (سر پیکان) را با چربی اطراف آپاندیس همگن بدون رشته چربی نشان میدهد.
یک آپاندیس معمولی حداکثر قطر بیرونی 6 میلی متر دارد، توسط چربی غیر ملتهب همگن احاطه شده است و اغلب حاوی گاز داخل مجرای است.
آپاندیسیت
یک آپاندیس ملتهب قطری بزرگتر از 6 میلی متر دارد و معمولاً در سونوگرافی توسط چربی ملتهب هیپراکوی احاطه شده است .
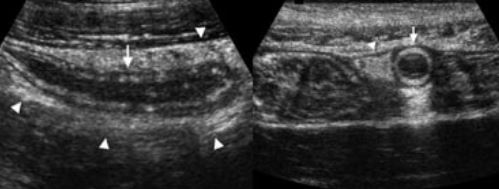
سایر علائم شدیدا حمایت کننده التهاب شامل وجود آپاندیکولیت، ضخیم شدن آپیکال سیکال است.
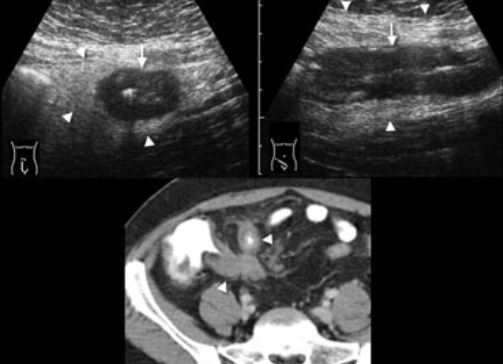
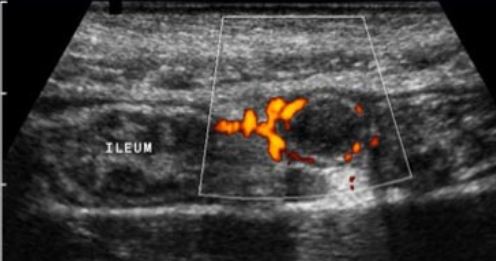
یکی دیگر از علائم حمایتی آپاندیسیت، پرروگی دیواره آپاندیس در سونوگرافی داپلر رنگی است.
در سی تی آپاندیس ملتهب با رشته چربی احاطه شده است.
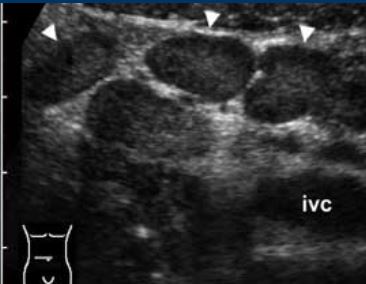
آدنیت مزانتریک
گزارش شده است که آدنیت مزانتریک دومین علت شایع درد ربع تحتانی راست بعد از آپاندیسیت است که 2 تا 14 درصد از تشخیصهای ترشحات در بیماران مشکوک بالینی به آپاندیسیت را تشکیل میدهد.
این به عنوان یک التهاب خوش خیم خود محدود شونده غدد لنفاوی مزانتریک سمت راست بدون یک فرآیند التهابی زمینه ای قابل شناسایی تعریف می شود که اغلب در کودکان نسبت به بزرگسالان رخ می دهد.
سونوگرافی و سی تی آدنوپاتی خوشه ای را نشان می دهد.
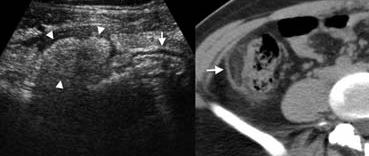
ایلئوسیکیت باکتریایی
از آنجایی که آدنوپاتی نیز اغلب با آپاندیسیت رخ می دهد، آپاندیس طبیعی باید با اطمینان در مطالعات تصویربرداری قبل از تعیین تشخیص آدنیت مزانتریک مشاهده شود. انتروکولیت عفونی ممکن است علائم خفیفی
شبیه یک گاستروانتریت ویروسی رایج ایجاد کند، اما ممکن است از نظر بالینی با ویژگیهایی غیر قابل تشخیص از آپاندیسیت تظاهر کند .
این تظاهرات اخیر ممکن است در ایلئوسیت باکتریایی، ناشی از یرسینیا، کمپیلوباکتر یا سالمونلا رخ دهد. مطالعات تصویربرداری ضخیم شدن دیواره ایلئوم و سکوم انتهایی را بدون التهاب چربی اطراف و آدنوپاتی
مزانتریک متوسط نشان می دهد.
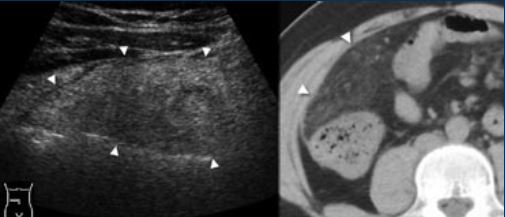
آپانداژیت اپیپلویک
زائده های اپی پلویک برآمدگی های چربی کوچکی از سطح سروزی روده بزرگ هستند. یک زائده اپی پلویک ممکن است دچار پیچ خوردگی و التهاب ثانویه شود و باعث درد کانونی شکم شود که در ربع تحتانی
سمت راست آپاندیسیت را شبیه سازی می کند.
آپانداژیت اپیپلیک یک بیماری خود محدود شونده است که تقریباً در 1٪ از بیماران مشکوک به آپاندیسیت گزارش شده است .
سونوگرافی و CT یک توده چربی ملتهب را در مجاورت روده بزرگ نشان میدهند . که حاوی یک حلقه بیش از حد ضعیف کننده مشخصه از پوشش ضخیم پریتوئن احشایی در CT است.
انفارکتوس امنتال :
انفارکتوس امنتال دارای پاتوفیزیولوژی و تظاهرات بالینی مشابه آپانداژیت اپی پلوئیک است و بافت چربی انفارکتوس شده بخش سمت راست امنتوم است. تصویربرداری یک توده چربی ملتهب شبیه کیک را نشان
می دهد . بزرگتر از آپانداژیت اپی پلویک و فاقد حلقه بیش از حد ضعیف کننده در CT است.
در برخی موارد ممکن است تشخیص آپانداژیت اپی پلویک از انفارکتوس ذهنی دشوار باشد ، با این حال، این تمایز اهمیت بالینی ندارد زیرا هر دو دارای سابقه طبیعی خوش خیم مشابهی هستند.
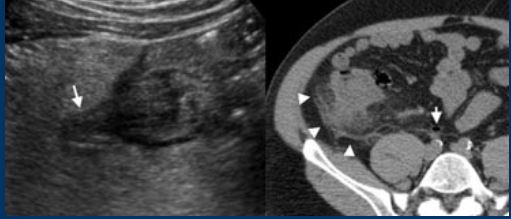
دیورتیکولیت روده بزرگ سمت راست
دیورتیکولیت کولون سمت راست ممکن است از نظر بالینی شبیه آپاندیسیت یا کوله سیستیت باشد، اگرچه تاریخچه بیمار به طور کلی طولانی تر است. برخلاف دیورتیکولهای سیگموئید، دیورتیکولهای سمت راست
کولون معمولاً دیورتیکولهای واقعی هستند، یعنی برآمدگیهای دیواره کولون حاوی تمام لایههای دیواره.
این احتمالاً ممکن است خصوصیات خود محدود کننده اساساً خوش خیم دیورتیکولیت سمت راست را توضیح دهد.
یافته های سونوگرافی و سی تی شامل تغییرات التهابی در چربی پریکولیک با ضخیم شدن سگمنتال دیواره کولون در سطح دیورتیکول ملتهب است.
بیماری کرون
بیماری کرون اغلب باعث علائم طولانی مدت می شود، اما تا یک سوم بیماران مبتلا به بیماری کرون ایلئوسکال با علائم اولیه آنقدر حاد ظاهر می شوند که به اشتباه به عنوان آپاندیسیت تشخیص داده می شوند .
در مرحله فعال حاد بیماری کرون ایلئوسکال، تصویربرداری ضخیم شدن دیواره روده بین دیواره، اغلب عمدتاً در لایه زیر مخاطی، همراه با تغییرات التهابی مکرر چربی اطراف را نشان می دهد.
بیماری کرون بدون عارضه را می توان در ابتدا با داروهای ضد التهابی درمان کرد.

شرایط ژنیکولوژیک
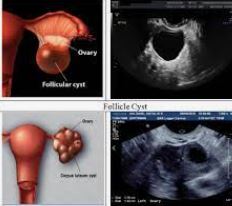
شرایط ژنیکولوژیک مانند بیماری بیماریی لگن یا کیست تخمدان عملکردی هموراژیک می تواند باعث درد حاد لگن شود که ممکن است آپاندیسیت را شبیه سازی کند.
در بیماری بیماری لگن، یافته های تصویربرداری با توجه به شدت بیماری متفاوت است و ممکن است در شرایط طبیعی طبیعی باشد.
در مراحل پیشرفته تر، یافته ها ممکن است شامل بزرگ شدن اندام های تناسلی داخلی با خطوط نامشخص و مایع آزاد لگن باشد .
در صورت عدم وجود سه لوله تخمدانی قابل آب، درمان از نظر پزشکی با آنتی بیوتیک انجام می شود.
کیست تخمدان هموراژیک به صورت کیست پیچیده در سونوگرافی و توده آدنکس با ضعیف شدن بالا در سی تی سی تی تقویت ظاهر می شود و نیازی به درمان ندارد.
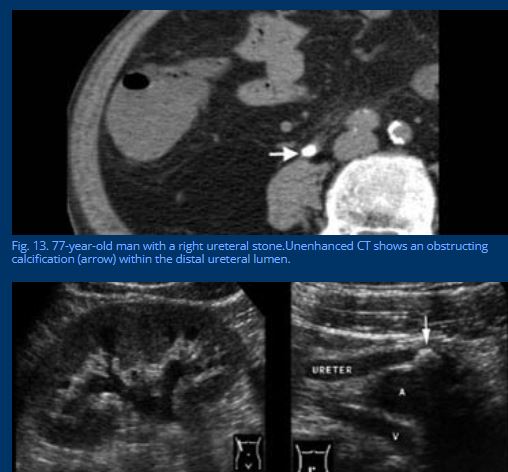
سنگ کلیه
هنگامی که انسداد ناشی از سنگ دیستال حالب باشد، سنگ ادراری ممکن است همراه با درد ربع تحتانی راست ظاهر شود. CT تقویت نشده -در تشخیص سنگ های حالب دقیق تر از سونوگرافی است.
سونوگرافی ممکن است هم هیدرونفروز و هم هیدرونفروز را به عنوان علائم انسداد نشان دهد.
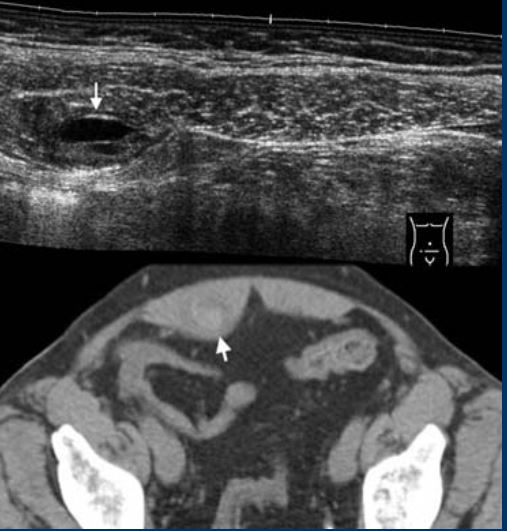
هماتوم غلاف رکتوس
تشخیص هماتوم غلاف رکتوس در بیمارانی که تحت درمان ضد انعقاد با توده قابل لمس دردناک مراجعه می کنند، آسان است، با این حال، هماتوم های کوچک غیرقابل لمس ممکن است از نظر بالینی به عنوان آپاندیسیت ظاهر شوند و همچنین در بیماران بدون ضد انعقاد رخ دهند.
سونوگرافی و CT توده خونریزی دهنده را در غلاف عضله راست شکمی نشان می دهد .هیچ درمانی به جز تنظیم هر گونه درمان ضد انعقادی لازم نیست.
نتیجه گیری:
طیف وسیعی از بیماریهای غیرجراحی ممکن است از نظر بالینی به صورت آپاندیسیت در بیماران بدون آپاندیسیت ظاهر شوند.
رادیولوژیست باید از ویژگی های سونوگرافی و سی تی این اختلالات جایگزین آگاه باشد، زیرا تشخیص تصویربرداری صحیح از انجام عمل غیر ضروری و استفاده غیر ضروری از منابع بیمارستانی جلوگیری می کند.